Tutte le tappe della PMA
TORNA INDIETRO
- 3 Marzo, 2017
Tutte le coppie che decidono di intraprendere un percorso di PMA hanno spesso la sensazione di trovarsi di fronte ad un dedalo complesso di procedure, appuntamenti, terapie senza fine che il personale medico competente a volte manca di illustrare in modo esaustivo. Cerchiamo di fare chiarezza ed elenchiamo tutte le tappe della PMA.
Prima visita
Le tappe della PMA prendono il via con una prima visita di coppia, durante la quale ai pazienti viene effettuata una ANAMNESI precisa per individuare eventuali fattori pregressi responsabili dell’infertilità di coppia e per evidenziare eventuali rischi per la salute della paziente, che potrebbero aversi con un programma di stimolazione ormonale. Inoltre viene richiesta la documentazione sanitaria pregressa (sia analisi di laboratorio, sia cartellle clinico biologico di interventi pregressi).
La visita ginecologica e andrologica
Durante la prima visita ginecologica, dopo aver analizzato accuratamente gli esami effettuati in precedenza, la paziente viene sottoposta ad un’ecografia pelvica basale per avere una visione completa dell’utero e annessi e valutare la sua riserva ovarica. (Il procedimento avviene attraverso la conta dei follicoli antrali e al dosaggio dell’ormone AntiMulleriano,AMH, un ormone prodotto direttamente dalle uova).
Per quanto riguarda la visita andrologica, invece, viene analizzato il liquido seminale del paziente e, per esaminare più da vicino la qualità degli spermatozoi, viene effettuato il test di frammentazione del DNA degli spermatozoi.
In questa fase viene formulata una diagnosi sulla base della quale si propone la tecnica di PMA più adatta.
Consulenza genetica
Tra tutte le tappe della PMA, non può mancare la fase dedicata alla consulenza genetica: si raccoglie l’anamnesi genetica della coppia, definita la patologia e illustrati i rischi di ricorrenza. I pazienti vengono informati circa la possibilità di effettuare una diagnosi preimpianto e, nel caso in cui la coppia dovesse accettare, entrambi i soggetti vengono sottoposti ad un prelievo di sangue per le analisi del DNA. La tecnica di diagnosi genetica preimpianto si rende necessaria quando la coppia è portatrice di malattie genetiche, quando si ha una età materna avanzata (36 anni) quando si hanno falliti tentativi di PM o nei casi in cui si sono avuti molteplici aborti.
Prima di partire…
Dopo aver effettuato tutti gli esami necessari, illustrato alla coppia la procedura, i rischi e i costi dell’iter terapeutico al quale verranno sottoposti, viene consegnato loro una copia del consenso informato firmato dal medico e dalla coppia stessa.
Stimolazione ovarica
Con le tecniche di fecondazione assistita, tramite appositi farmaci (la cui prescrizione è gratuita nei centri autorizzati), le ovaie vengono indotte a produrre più follicoli e dunque più ovociti: questo ciclo di stimolazione ovarica può durare dai 10 ai 20 giorni e i protocolli vengono scelti sulla base delle caratteristiche della riserva ovarica della paziente, l’età e la sua storia clinica.
Nel caso del protocollo agonista, alla paziente viene somministrato un farmaco agonista del GnRH a partire dal 21° giorno del ciclo. Il 3° e 5° giorno del ciclo mestruale successivo si inizia con la vera stimolazione a base di farmaci con gonadotropine.
Nel caso del protocollo antagonista, invece, i farmaci a base di gonadotropine vengono somministrati a partire dal 1° o 2° giorno del ciclo e la paziente viene sottoposta a monitoraggi ecografici-ormonali. Una volta che i follicoli hanno raggiunto le dimensioni di 14-15 mm, si comincia con un altro farmaco (antagonista del GnRH) per diminuire il rischio di ovulazione spontanea.
Una volta raggiunto un diametro superiore ai 17-18 mm, 36 ore prima del prelievo ovocitario l’ovulazione viene indotta tramite somministrazione di HCG, un ormone che favorisce la maturazione degli ovociti e il loro distacco.
Pick-up ovocitario e valutazione dell’ovocita
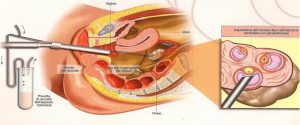
Tra tutte le tappe della PMA, il prelievo ovocitario costituisce una delle fasi dall’esecuzione più rapida. La paziente viene sottoposta a sedazione ed un ago particolare viene introdotto nel canale vaginale, senza tagli né punti (prelievo eco guidato). Raggiunto l’ovaio con i follicoli, il liquido follicolare contenente gli ovociti viene aspirato ed immediatamente analizzato al microscopio per conteggiare il numero e valutare la qualità degli ovociti raccolti. Terminata questa procedura, la paziente deve rimanere in osservazione per 2/5 ore circa. Dal giorno del prelievo, inizia la somministrazione di progesterone naturale per via vaginale.sottocutanea o intramuscolare.
Raccolta del liquido seminale
Alcune tappe della PMA coinvolgono anche il partner maschile che, in questa fase, esegue la raccolta del liquido seminale la stessa mattina del pick-up ovocitario, dopo 2-3 giorni di astinenza sessuale. Una volta portato in laboratorio, il liquido viene preparato e sottoposto a tecniche che migliorano la capacità fecondante degli spermatozoi.
ICSI
Tramite questa iniezione viene introdotto un singolo spermatozoo direttamente nel citoplasma ovocitario. Oltre a rimuovere tutte le barriere ovocitarie, la ICSI consente di osservare e selezionare ovociti e spematozoi prima di essere utilizzati. Questa tecnica viene utilizzata nei casi in cui i parametri dello spermiogramma risultano alterati, mentre la FIVET quando non ci sono anomalie.
Coltivazione degli embrioni
La fusione tra ovocita e spermatozoo porta alla formazione dell’embrione: dopo 18-20 ore dall’inseminazione artificiale si riscontrano i segni dell’avvenuta fecondazione con la presenza di due nuclei, uno con il patrimonio genetico materno e l’altro paterno. Trascorse 24-48 ore si valuta il numero degli embrioni formati e la loro qualità, processo quest’ultimo che svolge un ruolo diagnostico fondamentale nel trattamento.
Trasferimento embrionale
Le tappe della PMA si concludono con il trasferimento degli embrioni nell’utero tramite un catetere sottilissimo in genere eco guidato per valutare esattamente dove depositare gli embrioni.


